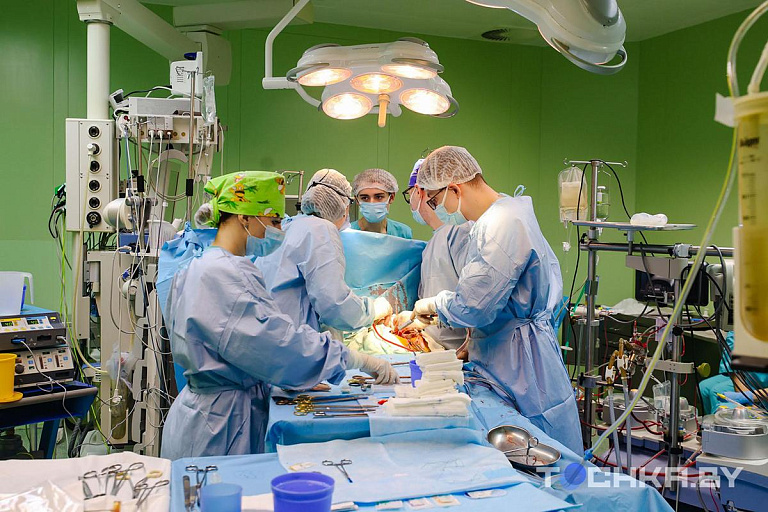
Минские хирурги из РНПЦ "Кардиология" проводят уникальные операции на открытом сердце. При помощи компьютерного моделирования и трехмерной печати иссекают наросты на межжелудочковой перегородке.
Tochka.by прямо в операционной посмотрела, как "чинят" сердца.
Злой ген
Гипертрофическая кардиомиопатия – утолщение стенки левого (изредка – правого) желудочка. В таком случае сердцу сложно качать кровь, она с трудом просачивается в мозг и другие органы. Итог печальный.
Виной всему – генетика. Патология встречается у пяти человек на одну тысячу. Самый молодой пациент попал на операционный стол в 28 лет.
В норме размер межжелудочковой перегородки – всего около 15 мм. Нужно очень точно удалять лишнее. Если мало убрать – грозят проблемы с митральным клапаном, а если много – возникает риск формирования дефекта перегородки, а это может привести к летальному исходу.
Поэтому, чтобы лишний раз не рисковать, раньше сразу удаляли митральный клапан и ставили протез.
Шаг вперед
Так было до 2017 года, пока наши врачи не начали применять технологию трехмерных моделей.

"Делаем компьютерную томографию сердца и получаем около двухсот снимков с разных ракурсов. Печатаем модель на 3D-принтере", – рассказывает Артем Невыглас – врач-кардиохирург РНПЦ "Кардиохирургия".

До появления трехмерных моделей операции на межжелудочковой перегородке делали довольно редко – порядка десятка в год, а теперь – полсотни.
Сердце на ладони
Работу кардиохирургов смотрим "в прямом эфире". Переодеваемся, заходим в операционную.
Пациент подключен к аппарату искусственной вентиляции легких. Сердце не бьется, за него работает аппарат искусственного кровообращения.
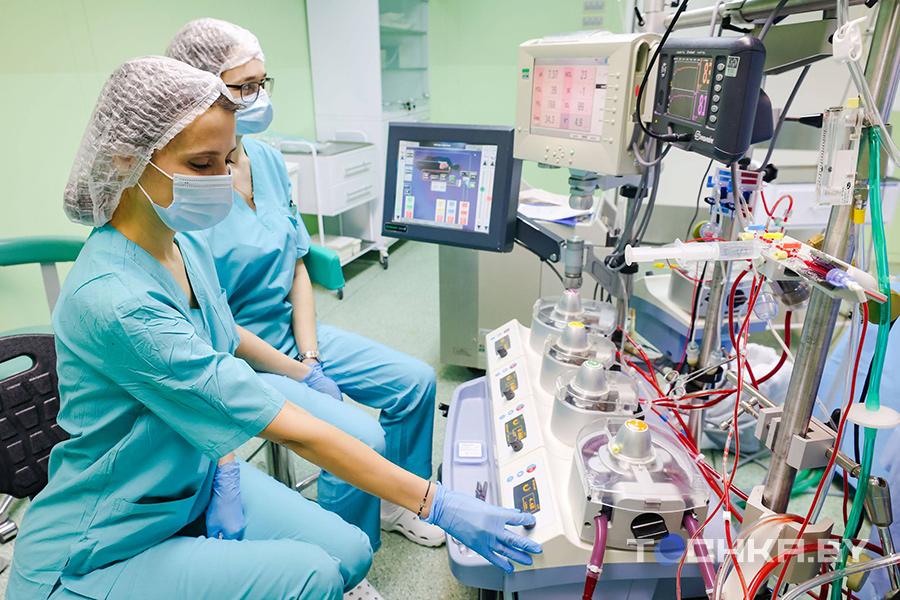
Операцию проводит целая команда: три хирурга – один оперирующий и два ассистента, операционная медсестра, анестезиолог, за работу искусственного сердца отвечают перфузиолог и еще одна медсестра, сестры-анестезистки вводят лекарства.
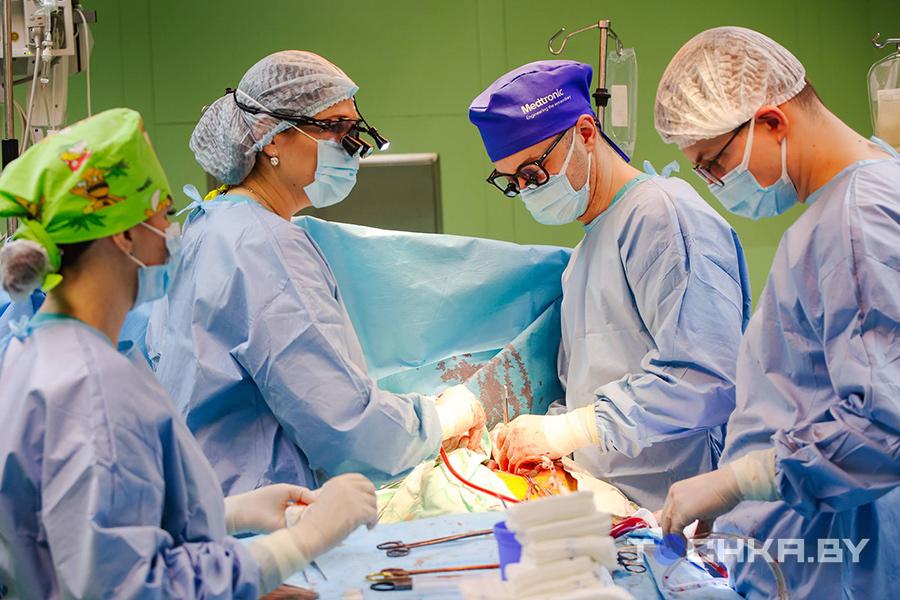
Через аортальный клапан хирург иссекает лишнее на межжелудочковой перегородке. Выкладывает фрагменты прямо в напечатанную форму, чтобы было наглядно.
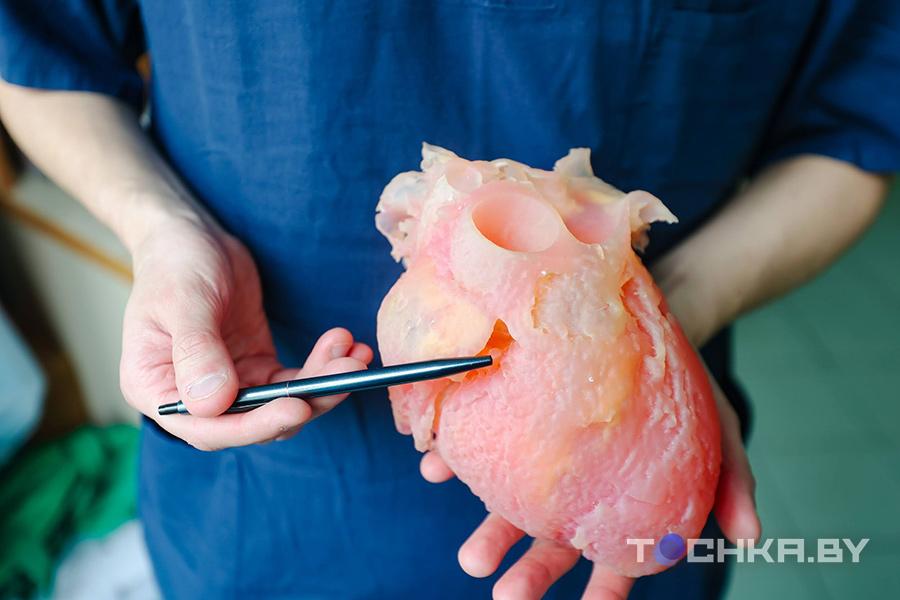
Операция прошла успешно. Впрочем, как и десятки других таких. Первые сутки пациент проведет в реанимации, после его переведут в общую палату.
Жизнь прекрасна
Татьяна Никитенская прошлой зимой начала испытывать боли в груди, особенно по утрам.

Прошла обследование – отправили на операцию.
Сложность была в том, что одно вмешательство женщина уже перенесла раньше – у нее врожденный порок сердца.
Хирурги справились. Пациентка неделю проведет в РНПЦ, после на скорой помощи ее перевезут в реабилитационный центр в Аксаковщине. Там еще недели три и домой – встречать каждое утро без болей в груди.

Владимир Слухай бывший военный, артиллерист из Осиповичей.
Давление прыгало. Но мужчины терпят до последнего – и в поликлинику наконец настояла пойти дочка.
Снова непростая операция: сердце после шунтирования. Родные очень переживали – риск летального исхода во время операции был 8%.
"Надели маску и спросили про пожелания. Сказал только: пацаны, я в вас верю", – вспоминает Владимир Слухай.
Операция длилась восемь часов.
В свои 68 лет Владимир Слухай впервые был под наркозом. Отходил долго. Пару суток потолок перед глазами плавал. Как достали дренажи из тела – сразу полегчало: "Хорошо сплю. Чувствую себя моложе и бодрее".

Пациенты с имплантированными механическими клапанами живут в полсилы: постоянно пьют разжижающие кровь препараты, ходят в поликлинику каждые две недели – сдавать анализы на свертываемость крови.
И в целом ведут образ жизни монашеский: ни выпить, ни закусить. Ведь может образоваться тромб, клапан заклинит – и конец фильма.
Операции по новой технологии дают второй шанс родному митральному клапану. Никаких особенных ограничений в образе жизни пациентов не вводится. Разве что на три месяца после операции ограничивают физические нагрузки. И нужно постоянно пить бета-блокаторы для поддержки сердца.
>>>Больше интересных историй – подпишитесь на наши Telegram и Viber
 Viber
Viber  Дзен
Дзен 